María Fernanda Borbón Reyna
Resumen
La rabia, una enfermedad provocada por el virus de la rabia, perteneciente a la familia Rhabdoviridae, género Lyssavirus, ha generado gran preocupación ya que se han presentado casos en México que rompen con el paradigma de los animales que pueden transmitirla. Un becerro, animal que parece ser incapaz de transmitir la rabia, fue la fuente de contagio, tras una mordida, para un hombre en Jalisco, quien posteriormente falleció en Colima. Las fuentes de contagio más frecuentes son animales silvestres y murciélagos, con vía de transmisión a través de la mordida; aunque también se han reportado otras vías de contagio como son: saliva, órganos, y tejido. En la saliva del animal, puede identificarse el virus, incluso días antes de que este manifieste los primeros signos, pudiendo transmitir la rabia desde ese momento. Existen dos presentaciones clínicas de la enfermedad: la furiosa y la paralítica. La primera es la más conocida, mientras que la segunda parece estar subdiagnosticada pues su cuadro clínico es insidioso y de avance progresivo. Existe vacuna para su prevención, pero una vez instaurada la enfermedad, la mortalidad es casi del 100%.
Palabras clave: Rabia, Virus de la rabia, Zoonosis
Introducción
Aunque en 2019 México obtuvo de la Organización Mundial de la Salud (OMS) la certificación de país libre de rabia humana transmitida por perro, en los últimos 5 años se han registrado casos esporádicos de rabia humana transmitidos por fauna urbana (felinos) y silvestre (murciélagos hematófagos, zorrillo y mapache) (1). Al 4 de septiembre de 2025, se han reportado dos muertes por rabia humana en México: una en Zacatecas, secundaria a un zorrillo, y otra en Colima, procedente de Jalisco, a través de la mordida de un becerro (2, 3). Esto debe hacernos recordar que esta enfermedad persiste, latentemente, como un riesgo en nuestro país (3, 4).
El presente trabajo aborda las características etiológicas y patológicas de la rabia, una enfermedad que se percibía como desaparecida en nuestro país.
Etiología
La rabia, caracterizada por tener una mortalidad de casi el 100%, es responsable de 59 000 muertes anuales en el mundo. Es causada por el virus de la rabia, un virus neurotrópico que pertenece al género Lyssavirus, familia Rhabdoviridae, orden Mononegavirales. Este es un virus ARN monocatenario capaz de infectar a animales de sangre caliente, y por ello tiene un rango de huéspedes amplio (5).
El virus de la rabia tiene tres proteínas de interés: proteína N, proteína P y proteína M. La primera encapsula al genoma, brindando protección e interactuando con la proteína P para evitar la fosforilación y así evitar la unión no específica al ARN. El genoma se encarga de la codificación para replicación y transcripción viral. La proteína P se encarga de la evasión inmune y la replicación viral, actuando como un cofactor de la ARN polimerasa en la síntesis del ARN viral. Además, bloquea la respuesta antiviral a Interferón tipo 1, evadiendo así, la inmunidad innata del huésped. Por último, la proteína M se encarga de dar estabilidad al virión y de regular la transcripción y la replicación del genoma viral (5).
Transcripción
En América Latina, el murciélago hematófago es el principal vector, siendo un reservorio natural de diversas variantes del virus. Este lo transmite a otros mamíferos entre los que destacan animales domésticos (caninos y felinos), así como silvestres (mapaches, zorros y zorrillos). Los bovinos y otros animales domésticos (caballos, hurones y ganado) también pueden verse afectados. La transmisión al humano se produce cuando este tiene contacto con animales (domésticos o silvestres) infectados (6, 7).
En las imágenes 1 y 2 se pueden apreciar heridas en humano, provocadas por mordedura de canino doméstico. (Fotos de la autora).
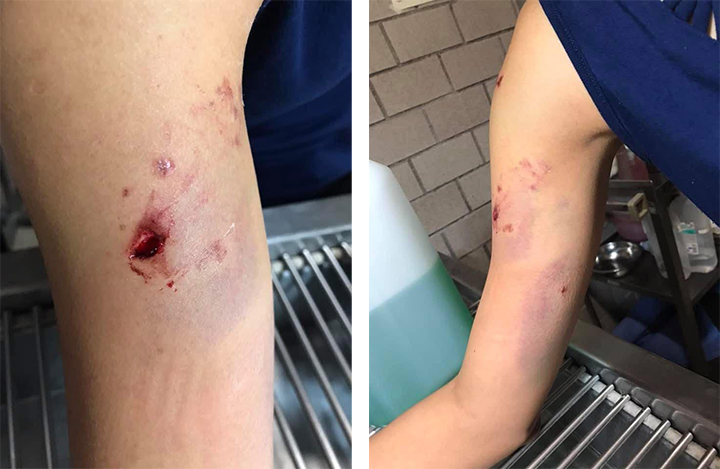
La principal forma de transmisión es la saliva, inoculada por la mordida de un animal infectado. Sin embargo, existen otras vías de transmisión documentadas, como son: consumo de animales infectados, trasplante de órganos y tejidos, contaminación de mucosa oral, por vía aérea (en laboratorio o en cuevas con murciélagos), así como mediante el contacto de la saliva de un animal infectado con la mucosa o piel herida de un humano. Algunos estudios sugieren la transmisión de madre a lactante tanto en humanos como animales; sin embargo, estos estudios no excluyen el contacto por la saliva de la madre, a través de besos (8, 9).
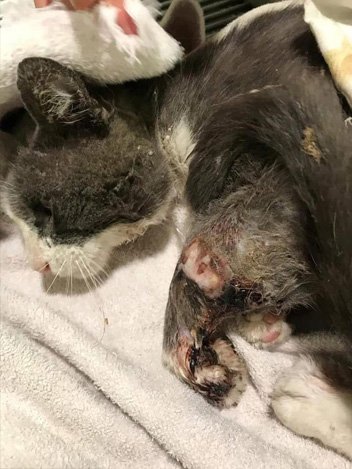
En la Imagen 3 se puede apreciar un felino con herida en miembro torácico izquierdo provocada por mordedura de congénere. (Foto de la autora).
Fisiopatología
Una vez al interior del organismo infectado, el virus provoca una enfermedad de progresión lenta, sin signos clínicos iniciales. El periodo de incubación, va desde el momento de la inoculación hasta la manifestación de los primeros signos; oscila entre 2 semanas hasta 6 años, con un promedio de 2 a 3 meses, dependiendo de la cantidad de virus inoculado, el sitio y la densidad de la inervación de esa zona. Cuanto más cercana se encuentre la inoculación al Sistema Nervioso Central (SNC), menor es el tiempo de incubación, debido a la mayor presencia de neuronas (10, 11).
El virus se desplaza a una velocidad de 3 mm/hora, una vez que llega a la vaina nerviosa. Asciende hasta llegar a las neuronas a través de las vainas sensoriales y motoras. También puede entrar al torrente sanguíneo. Al llegar al SNC continúa su diseminación a través de las sinapsis. Al infectar las neuronas, provoca anormalidades en neurotransmisores como serotonina, GABA y acetilcolina muscarínica, además de disfunción de canales de sodio y potasio, e incremento en la producción de óxido nítrico. Algunos modelos animales han reportado alteración de la barrera hematoencefálica permitiendo el paso de otras moléculas (10, 11).
En la imagen 4 se describe de forma sintetizada la fisiopatología de la rabia, desde que es inoculada a través de la mordedura de un animal hasta que llega al SNC y provoca el cuadro clínico.
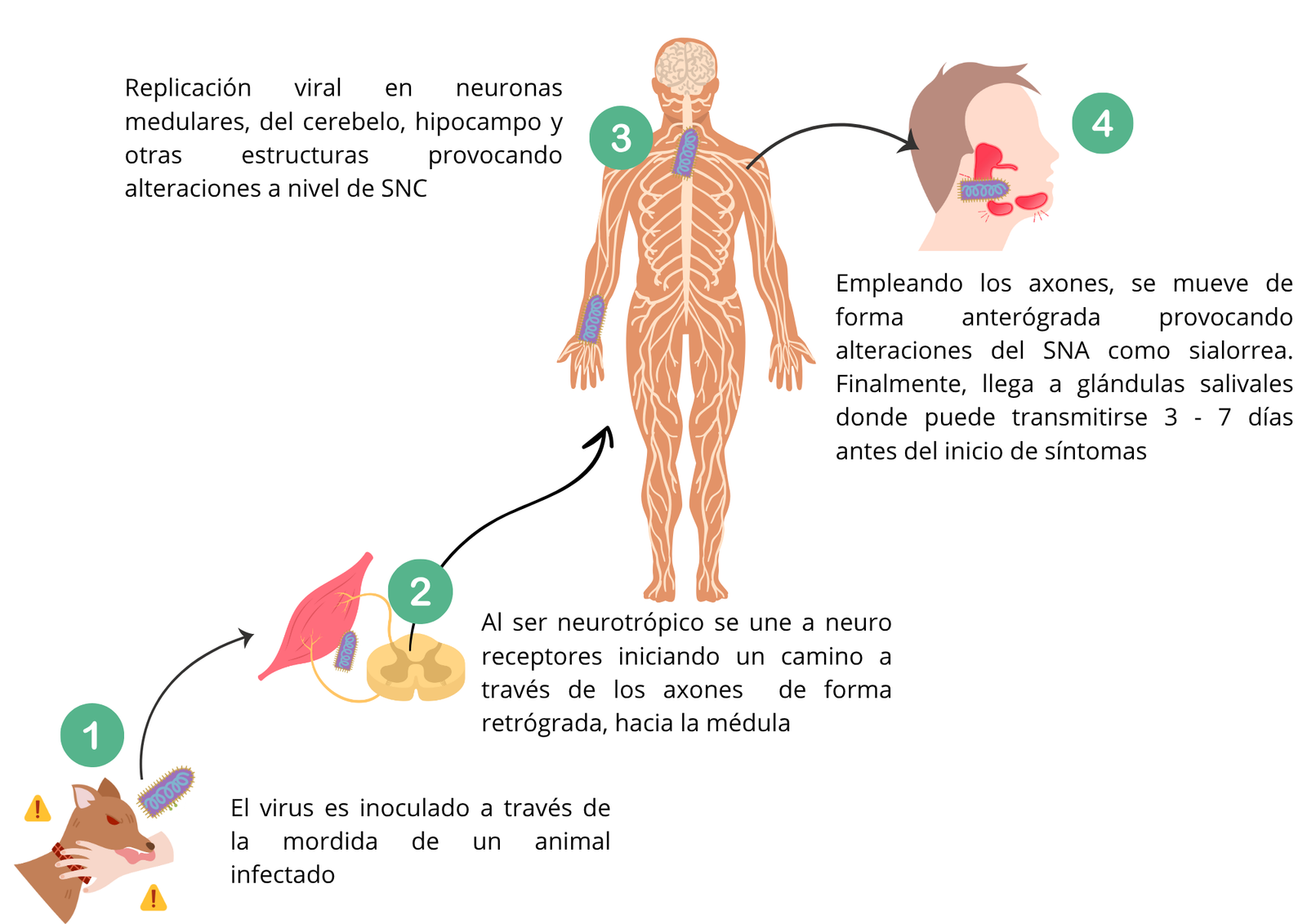
Al causar lesiones en las neuronas del sistema límbico, provoca cambios de comportamiento, y en los animales, se observa la tendencia a morder. El virus viaja a través del sistema parasimpático, alcanzando las glándulas salivales y la piel. Por ello, se elimina el virus a través de secreciones y saliva, entre 3 y 7 días antes de la manifestación del primer signo. Durante todo este proceso, el virus escapa al sistema inmune al destruir las células T y al no causar apoptosis de las células nerviosas infectadas (10, 11).
Existen dos formas de rabia: la furiosa (responsable del 70-80% de los casos) y la paralítica o muda. Se ha observado una mayor cantidad de virus a nivel cerebral en la forma furiosa, que puede estar asociada a la diferencia de expresión. En cambio, la inflamación del tallo cerebral es mayor en la forma paralítica, fenómeno que parece inhibir la replicación viral en los hemisferios cerebrales (11, 12).
Cuadro clínico
En los humanos, se han descrito cinco fases de la enfermedad: fase de incubación, fase prodrómica, fase neurológica, coma y muerte. Los signos iniciales suelen ser insidiosos con fiebre y dolor, acompañados de parestesias. Suele existir inflamación en el encéfalo y la médula espinal, y posteriormente se manifiesta la rabia furiosa o paralítica (11,12).
En el humano, la rabia furiosa se caracteriza por hiperactividad, excitabilidad, hidrofobia, aerofobia (temor a las corrientes de aire), hipersalivación y muerte tras unos días. La hidrofobia característica de la enfermedad se debe a la infección de los nervios de la laringe y la faringe que provocan un espasmo involuntario y doloroso, aunado al temor del paciente por ahogarse al no poder deglutir.
En cambio, la rabia paralítica suele tener una evolución más prolongada; los músculos gradualmente se paralizan, iniciando en el sitio de entrada. Evoluciona al coma y eventualmente a la muerte.
En los animales la presentación clínica es diferente, pues suelen presentar comportamientos agresivos y convulsiones en caso de la rabia furiosa, mientras que los casos de rabia paralítica se asocian a determinados animales como el ganado y los roedores.
Pareciera que en seres humanos, la rabia paralítica está subdiagnosticada por su cuadro insidioso que genera un menor reporte de casos. Una vez que inician los síntomas, la enfermedad es mortal (12).
Diagnostico
El diagnóstico inicia con la sospecha clínica ante los signos característicos de la enfermedad: hidrofobia y aerofobia aunado a la historia clínica del paciente. Este se confirma mediante pruebas de laboratorio; históricamente se realizaba evaluando cuerpos de inclusión virales en los cuerpos de Negri (12-14).
Actualmente, aunque el diagnóstico definitivo continúa siendo post-mortem a través de la evaluación de tejido encefálico con inmunofluorescencia, existen otras formas de diagnóstico ante-mortem como son: 1. Reacción de la Polimerasa con Transcripción Inversa (RT- PCR), que detecta ARN viral en saliva, líquido cefalorraquídeo y biopsias de piel de la nuca. 2. Ensayo de inmunoabsorción Ligado a Enzimas (ELISA), 3. Reacción en Cadena de la Polimerasa con Transcripción Inversa (RT- PCR), 4. Test rápido inmunohistoquímico, y 5. Evaluación de anticuerpos. Es importante considerar que un resultado negativo pre-mortem no excluye el diagnóstico de rabia, al ser este un virus que puede no encontrarse en las muestras solicitadas. Así, el diagnóstico será confirmado, siempre, en tejido cerebral, preferentemente tejido cerebelar y de tallo cerebral (12-14).
Profilaxis y tratamiento
Existen vacunas pre y post exposición. La primera se recomienda en personas que visitarán lugares endémicos o de alto riesgo, como cuevas, mientras que la segunda es para quienes tuvieron una exposición de riesgo como es una mordida por un animal silvestre o un animal doméstico con estado vacunal desconocido. La vacuna más usada contiene virus inactivo, pues los intentos de usar virus atenuados llevaron a la aparición de varios efectos secundarios no deseados. Actualmente, se han creado vacunas con formas mutadas del virus, reduciendo así su virulencia. La administración de la vacuna pre-exposición es segura, con tres dosis intramusculares o intradérmicas en los días 0, 7 y 28. Post exposición, se emplea una combinación de inmunoglobulina antirrábica y vacuna contra la rabia, proveyendo inmunidad pasiva que neutraliza al virus y estimulando una respuesta del sistema inmune para producir una respuesta duradera (14).
Una vez que se manifiesta la rabia, el manejo para la encefalitis que se genera, es paliativo, aunque se han realizado esfuerzos por tratarla, una vez instaurado el cuadro clínico. Si bien la mortalidad es casi del 100%, han existido atisbos de un panorama mejor, a través de casos excepcionales que han sobrevivido contra todo pronóstico. Por ejemplo, en el protocolo Milwaukee, una adolescente sobrevivió tras la inducción de un coma terapéutico con terapia antiviral y agentes anti-excitatorios. Sin embargo, al intentar replicar este abordaje, no volvió a ser efectivo. Se cree que los pacientes tienen mayor oportunidad de supervivencia, si han sido vacunados total o parcialmente, al contar con un conteo elevado de anticuerpos presentes en el líquido cefalorraquídeo, o por la respuesta rápida de anticuerpos al administrar el tratamiento profiláctico (14, 15).
Conclusión
En los últimos años, la aparición esporádica de casos de rabia humana en el país, algunos de ellos transmitidos por fauna urbana, evidencian que la mordida aún siendo la vía más común de infección, no es la única forma de transmisión. Así, es importante tener cuidado al acercarnos y establecer contacto con un animal potencialmente infectado. Es necesario recordar que un animal infectado puede eliminar el virus en la saliva, días antes de la aparición de síntomas, pudiendo transmitir el virus, incluso sin estar enfermo.
Es necesario considerar la existencia de un esquema de vacunación en los animales domésticos, que permite limitar el riesgo de exposición. En caso de que haya una exposición al virus, se recomienda tomar las medidas preventivas, a través de la vacunación. Por último, una vez manifestada la enfermedad, esta es mortal (casi al 100%). Existen medidas que ayudan a prevenir la muerte, tras una exposición, siempre y cuando sea antes de que se manifiesten los síntomas.
Conflicto de intereses: Los autores declaran explícitamente que no presentan conflictos de intereses.